45.05 Cisplatin og Pemetrexed (Alimta)
Denne pjece supplerer vores mundtlige information om den behandling, vi tilbyder dig. I pjecen har vi samlet de vigtigste informationer om den specifikke behandling, vi anbefaler dig.
Informationerne er tænkt som en hjælp til at få overblik over behandlingen. Husk, at dine pårørende også kan have gavn af at læse informationerne for bedre at kunne støtte dig i forløbet.
Fremskreden kræft i lungehinden behandles med medicin, som består af 2 stoffer, Cisplatin og Alimta.
Vi tilbyder denne behandling, da vi forventer, at den vil lindre dine symptomer. Behandlingen kan ofte bremse sygdommen eller få den til at svinde i en periode.
Om behandlingen
Du får behandlingen som væske i en blodåre i armen (drop). Du får nærmere oplysninger om, hvordan det foregår.
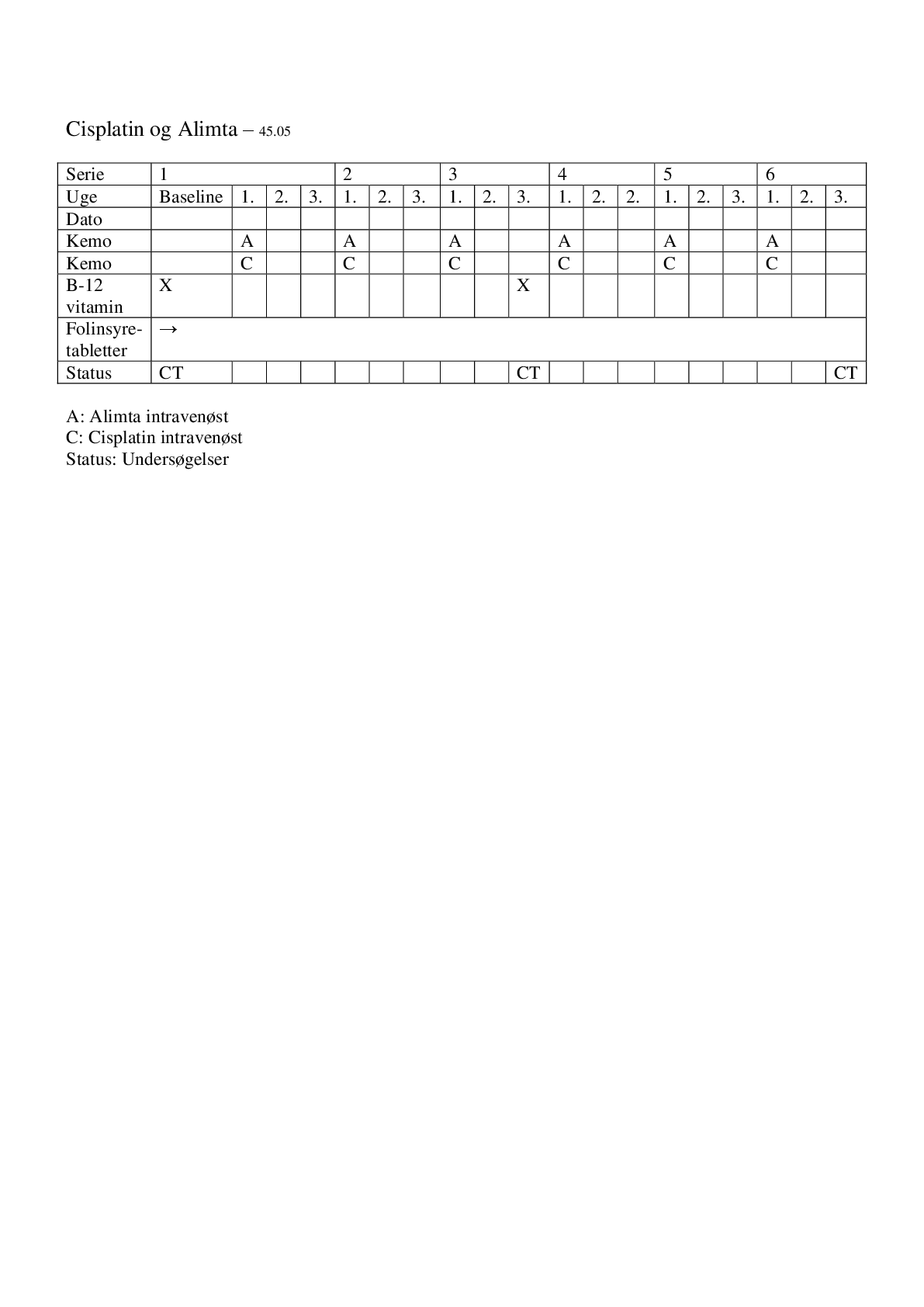
Behandlingen består af 2-6 serier med stofferne Cisplatin og Alimta. En serie strækker sig over 3 uger.
Du får behandlingen:
Dag 1 skal du drikke mindst 1 l vand og der gives 2 l salt/sukkervand i droppet hvorefter Cisplatin og Alimta gives. Efter afslutning af dette vil du få yder- ligere 2 l salt/sukkervand i droppet.
Herefter holder du pause med behandlingen i 3 uger.
Du får behandlingen ambulant. Det betyder, at du møder i afdelingen, og kan tage hjem så snart behandlingen er slut.
For at undgå/mindske påvirkning af din knoglemarv eller andre bivirkninger, skal du forebyggende have:
- B-12 vitamin som indsprøjtning i en muskel før du begynder med Alimta. Herefter vil indsprøjtningen blive gentaget i løbet af behandlingsperioden.
- Folinsyretabletter. Du skal tage 1 tablet dagligt før du begynder med Alimta og indtil 3 uger efter den sidste behandling.
- Prednisolon-tabletter (=binyrebark hormon). Du vil få Prednisolon morgen og aften i 3 dage, hvor du begynder med Prednisolon 24 timer før hver behandling med Alimta.
- For at nedsætte risikoen for bivirkninger frarådes brug af Ibuprofen og lign. præparater i behandlingsperioden.
Samtale med sygeplejerske og læge
Før hver behandling, taler du med en sygeplejerske og evt. en læge. Her har du mulighed for at drøfte eventuelle problemer i forbindelse med din sygdom og behandlingen af den.
Blodprøver
Før hver behandling skal du have taget blodprøver, så vi kan holde øjemed, at du fortsat tåler behandlingen. Du kan få taget blodprøverne her eller på dit lokale sygehus inden kl. 10 dagen før.
Skanning
Efter 3. serie skal du have lavet en CT-skanning af det område af kroppen, hvor din kræftsygdom er aktiv. Undersøgelsen viser om behandlingen har effekt på sygdommen, og om du med fordel kan fortsætte behandlingen. Det er dog vigtigt også at tage i betragtning, hvor mange bivirkninger du har af behandlingen, og om du selv ønsker at fortsætte den.
Efter endt behandling
Når behandlingen er slut, tilbyder vi dig at komme regelmæssigt i vores ambulatorium. Her kommer du til at tale med en læge eller en sygeplejer- ske.
Før hvert besøg skal du have taget blodprøver og have lavet en CT-skanning, som du får svar på i ambulatoriet.
Bivirkninger
Medicinsk kræftbehandling påvirker ikke alene kræftceller, men også kroppens raske celler. Når det sker, giver det bivirkninger. Bivirkninger opleves forskelligt og varierer fra person til person. Det er derfor ikke muligt på forhånd at sige, om du får en eller flere bivirkninger.
Samme behandling kan give sig udslag i meget forskellige grader af bivirkninger hos forskellige personer. Derfor tilpasser vi din behandling undervejs, og du kan således ikke sammenligne din behandling med andre patienters.
Det er vigtigt at huske, at langt de fleste bivirkninger kun er midlertidige, og at de gradvist forsvinder igen efter endt behandling.
Påvirkning af knoglemarven
Knoglemarv findes i de fleste af krop- pens knogler, og her dannes de røde og hvide blodlegemer samt blodpladerne:
- De røde blodlegemer transporterer ilt rundt til kroppens celler.
- De hvide blodlegemer er et vigtigt led i kroppens forsvar mod infektioner.
- Blodpladerne er nødvendige for blodets evne til at størkne.
Medicinsk kræftbehandling påvirker ofte knoglemarven, så dens evne til at danne blodlegemer i en periode nedsættes. Der vil være færre røde og hvide blodlegemer og færre blodplader i blodet.
I behandlingsforløbet får du ofte taget blodprøver for at kontrollere antallet af blodlegemer. Lægen vurderer dine blodprøver, og holder dig løbende orienteret om hvad prøverne viser.
Hvis du i en periode har for få blodlegemer, kan medicindosis blive ændret eller behandlingen udsat indtil du igen har flere blodlegemer. Selvom du er indkaldt til behandling, får du den kun, hvis lægen finder det forsvarligt ud fra blodprøverne og din almene tilstand.
Røde blodlegemer
- hæmoglobin/blodprocent
Hvis antallet af røde blodlegemer er for lavt, kan du få følgende symptomer på blodmangel:
Træthed, svimmelhed, åndenød, hjertebanken, brystsmerter, hovedpine og susen for ørerne.
Behandlingen bliver sjældent udsat, men du vil evt. blive anbefalet en blodtransfusion.
Hvide blodlegemer
- leukocytter
Hvide blodlegemer udgør en vigtig del af kroppens immunforsvar. Når den medicinske behandling påvirker de hvide blodlegemer, bliver din modstandskraft mod infektioner nedsat.
Antallet af hvide blodlegemer er særlig lavt 8-10 dage efter behandlingen er givet og en lille uge frem. Det betyder, at ganske almindelige infektioner pludselig kan blive alvorlige og farlige for dig, fordi du ikke har din normale modstandskraft at stå imod med.
Blodplader
- trombocytter
I enkelte tilfælde, kan blodpladerne blive påvirket af medicinsk kræftbehandling. Uden blodplader kan blodet ikke størkne, og blødninger dermed heller ikke standse.
Er antallet af blodplader nedsat, kan det give blødninger i huden, der viser sig som blå mærker eller røde blodudtrædninger. Det kan også begynde at bløde fra slimhinden i næse, mund, tarm eller blære.
Din behandling kan blive udsat, hvis antallet af blodplader er lavt. I nogle tilfælde skal der gives transfusion med blodplader.
Kvalme og opkastning
Hvis du får kvalme eller opkastning, kan det vare fra nogle timer til dage efter, at du har fået behandling.
Forebyggelse af kvalme
Kvalme og opkastning kan forebygges med kvalmestillende medicin, som du får før hver behandling.
Det er nemmere at forebygge kvalmen end at behandle den. Det er derfor vigtigt, at du tager medicinen, selvom du ikke har kvalme.
Forventningskvalme
Det kan være, at du i et behandlingsforløb oplever at få det, vi kalder 'forventningskvalme'.
Forventningskvalme er en helt normal reaktion fra din krop. Det betyder, at du får kvalme allerede inden du får selve behandlingen. Du kan opleve, at en bestemt lugt, lyd, et synsindtryk eller bare tanken om behandlingen kan fremprovokere kvalmen.
Nedsat appetit
Både sygdommen og behandlingen kan gøre, at din appetit bliver mindre og din lugte- og smagssans
DU SKAL KONTAKTE OS HVIS:
Din temperatur er på 38,5 eller derover.
Din temperatur ligger mellem ca. 37,5 - 38,5 gennem flere dage, evt. samtidig med at du er almen utilpas.
Du har kulderystelser.
Hav et termometer klar, så du ikke overser symptomerne!
ændrer sig. Mange patienter oplever således, at behandlingen får maden til at smage af metal. Følelser og psyke kan også påvirke din lyst til at spise. Når behandlingen slutter vender din appetit, lugte- og smagssans gradvist tilbage.
Diarre
I sjældne tilfælde kan diarre og mavekneb være bivirkninger til medicinsk kræftbehandling. Der kan også være andre årsager til diarre, fx maveinfektion og indtagelse af forskellige former for medicin.
Slimhinde - mund - tænder
Nogle former for behandling skader eller irriterer kroppens slimhinder. Slimhinder har vi i øjne, næse, mund, mave-tarm, blære, urinrør og skede.
Symptomerne viser sig ved at:
- Øjnene bliver røde, irriterede og løber i vand.
- Næsen kan løbe, være irriteret og småbløde lidt.
- Du kan du få ondt i brystet og hals- brand (svie) som symptomer fra øvre del af mave-/tarmkanalen, og i så fald kan du få udleveret medicin mod dette.
- Fra endetarm, blære og skede kan du få svie og smerte. Også her kan der komme små blødninger, blegner og svamp.
- Slimhinderne i munden og svælget kan blive røde, ømme, hudløse og svier. Der kan komme små blegner eller svamp.
- 7-10 dage efter den medicinske kræftbehandling er givet, kan der opstå rødt og kløende udslæt, som kan behandles med kløestillende medicin efter telefonisk kontakt med en sygeplejerske.
Tænder
Slimhinderne i munden kan udtørre og der dannes måske mindre spyt. Tørheden gør tænderne mere udsatte, og det kan øge risikoen for huller i tænderne.
Du må gerne få renset tænder hos tandlægen, men da både dit immunsystem og antallet af blodplader i blodet i perioder kan komme til at ligge lavt, anbefaler vi, at du får lavet større tandarbejde uden for disse perioder.
Snak gerne med os herom.
Hår
Medicinsk kræftbehandling påvirker også hårcellerne og kan derfor forandre håret.
Behandling med Cisplatin og Alimta medfører næsten aldrig hårtab.
Træthed
Træthed er den hyppigste følge af medicinsk kræftbehandling. Det er en særlig træthed, som du ikke kan sove dig fra.
Måske har du ikke overskud til at gøre, hvad du plejer. Når behandlingsforløbet er slut vil energien langsomt vende tilbage.
Er træthed et stort problem for dig, så søg støtte fra dine omgivelser, familien, venner, plejepersonalet, egen læge og evt. hjælp fra hjemmeplejen.
Seksualitet og samvær
Sygdom og behandling berører mange sider af livet. Lysten til seksuelt samvær kan blive påvirket.
Du kan føle dig træt og uoplagt og synes, at det seksuelle er sekundært i forhold til at komme igennem
sygdomsforløbet og behandlingen.
Medicinsk kræftbehandling kan øge risikoen for fostermisdannelse og påvirke sædcellernes arveanlæg (gener). Derfor anbefaler vi, at I anvender sikker prævention, så længe du får behandlingen og et halvt år efter ophør af behandlingen. I de første 5 dage efter endt behandling anbefaler vi, at I bruger kondom, da medicinens affaldsstoffer i mindre grad udskilles via sæden.
Når behandlingen er slut vil mange være psykisk og fysisk påvirkede i lang tid. Trætheden efter medicinsk behandling kan vare meget længe, og for nogen kan det være svært at genoptage samlivet.
Nerver og muskler
Medicinsk kræftbehandling kan påvirke nerver og muskler i hele kroppen.
Nogle få stoffer kan give dig kortvarige influenza-lignende symptomer med almen utilpashed, smerter og ømhed i musklerne.
Cisplatin kan give forbigående prikken og stikken i hænder og fødder, og der kan opstå høretab/øresusen, som kan gøre det nødvendigt, at ændre behandlingen.
Nyrerne
Cisplatin kan påvirke nyrefunktionen, og derfor gives der salt/sukkervand ved hver behandling.
Hjertekrampe og hjerterytmeforstyrrelser
Har du i forvejen problemer med hjertet, så gør lægen opmærksom på det. Får du under behandlingen symptomer fra hjertet, er det vigtigt, at du siger det til lægen eller sygeplejersken.
Har du spørgsmål?
Er du i tvivl om noget eller har spørgsmål, er du altid velkommen til at kontakte os
Personalet
Onkologisk Afdeling R